لیست عمل جراحی هایی که توسط اورولوژیست انجام می شود!
چه عمل های جراحی توسط اورولوژیست انجام می شود؟ عمل جراحی هایی که توسط اورولوژیست یا متخصص کلیه و مجاری ، ادراری و تناسلی انجام می شود ، عبارتند از:...

چه عمل های جراحی توسط اورولوژیست انجام می شود؟ عمل جراحی هایی که توسط اورولوژیست یا متخصص کلیه و مجاری ، ادراری و تناسلی انجام می شود ، عبارتند از:...
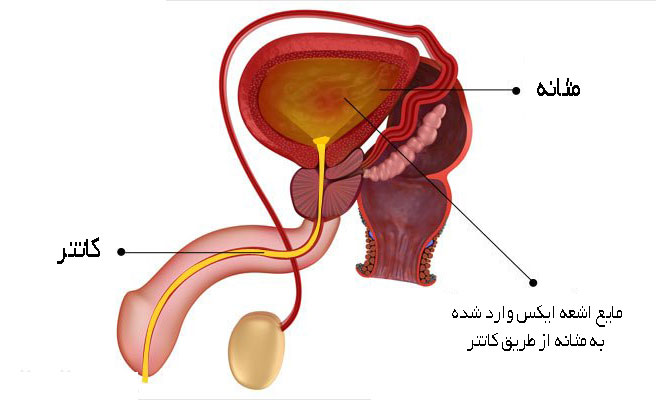
سیستوگرام چیست؟ سیستوگرام یا سیستوگرافی یک معاینه پزشکی است که مستلزم دستیابی به تصاویری از مثانه ادراری با اشعه ایکس است. این معاینه عمدتا برای تشخیص مشکلات مثانه استفاده می...
تحقیقات جدید نشان میدهد که تزریق مستقیم الکل به غده پروستات میتواند این غده را کوچک کرده و مردان را از رفتن به سرویس بهداشتی در طی شب بی نیاز...

رییس دومین کنگره بینالمللی نورویورولوژی ایران گفت: ۲۵ درصد شب ادراریها از نوع نهفته فلج عصبی مثانه است که در صورت تشخیص دیرهنگام ممکن است سبب برگشت ادرار از مثانه...
بیماری عصبی(نوروپاتی) مثانه که در اثر دیابت ایجاد می شود ، میتواند بیماران دیابتی را بیشتر مستعد عفونت مجاری ادراری کند. پیشگیری از عفونت مجاری ادراری در بیماران دیابتی،به طور...
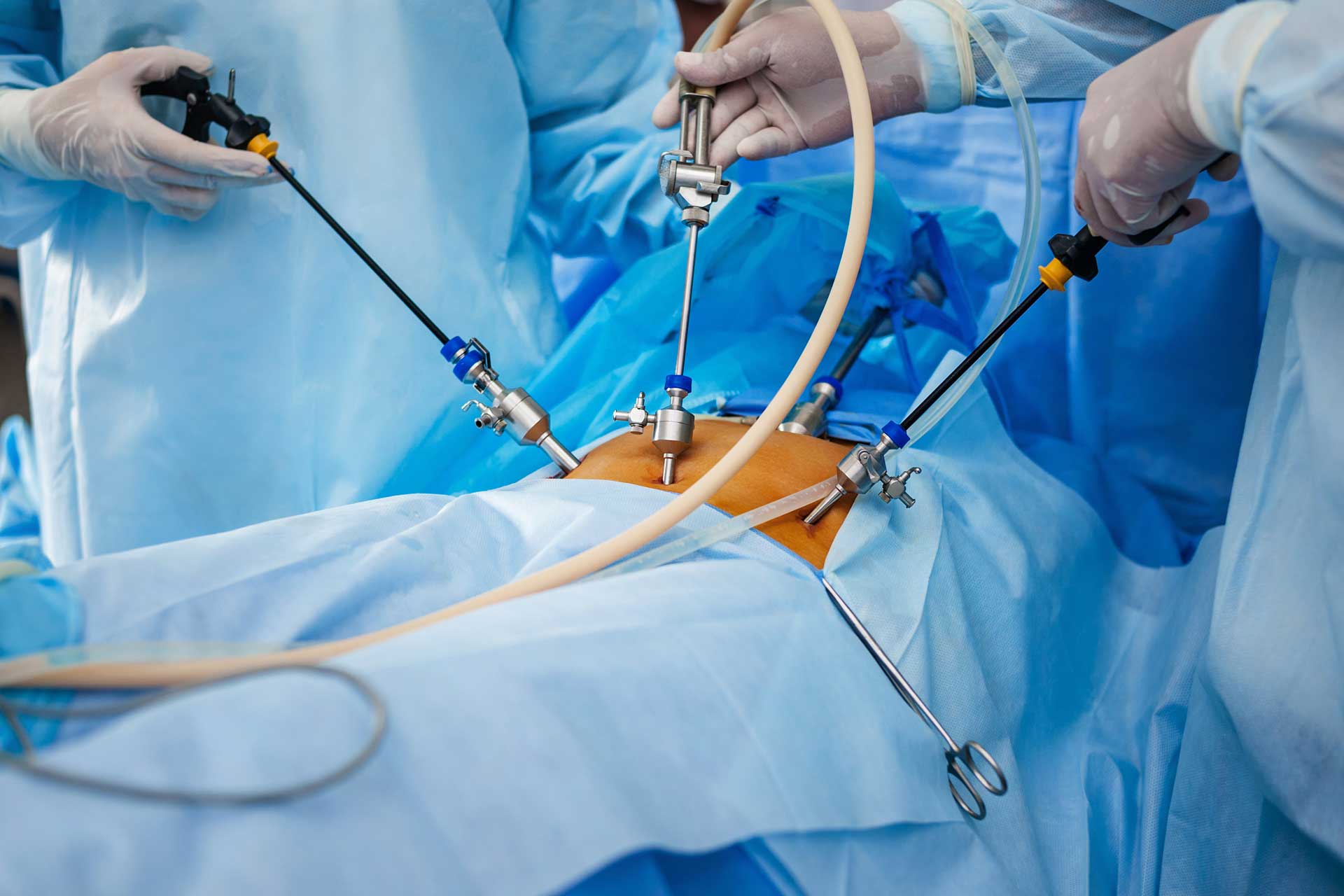
امروزه بیش از ۹۰ درصد عملهای جراحی ناحیه لگن و شکم با لاپاراسکوپی قابل انجام است که در اورولوژی شامل : براشتن کلیه های سرطانی و همچنین برداشتن کلیه هایی...

هنگام بروز علایم زیر باید به اورولوژیست مراجعه شود: ناراحتی هنگام دفع ادرار مشکل در تخلیه مثانه به طور کامل بی اختیاری و از دست دادن کنترل ادرار هماچوری –...
چه زمانی به دستشویی میروید؟ وقتی از خانه خارج میشوید از خودتان میپرسید: “حالا به دستشویی بروم یا اینکه وقتی به مقصد رسیدم؟” اینها سوالاتی است که ممکن است خیلی...

مقاومت در برابر نیاز به ادرار کردن باعث تضعیف عضلات کف لگن شده که کارشان پوشاندن و محکم نگه داشتن مثانه است تا زمانی که آمادگی ادرار داشته باشید. عضلات...

در اختلال دفع ادراری، مشکل در زمان ذخیره ادرار، تخلیه آن یا هردو وجود دارد. “اختلال دفع ادراری” ۴۰% مراجعین به ارولوژیست های کودکان را شامل میشود. بی اختیاری ادراری،...