نارسایی کلیه ، علائم ، علل و درمان آن چیست؟
نارسایی کلیه چیست؟
کلیه های شما یک جفت اندام هستند که در ناحیه کمر شما قرار دارند. یک کلیه در هر طرف ستون فقرات شما قرار دارد. کلیه ها خون شما را فیلتر می کنند و سموم را از بدن خارج می کنند. این سموم به مثانه می روند و با ادرار دفع می شوند. نارسایی کلیه زمانی اتفاق میافتد که کلیههای شما توانایی خود را در تصفیه کافی مواد زائد از خون، تنظیم مایعات و الکترولیتها و حفظ تعادل اسید و باز از دست میدهند.
عوامل زیادی می توانند در سلامت و عملکرد کلیه شما اختلال ایجاد کنند، مانند:
- برخی از بیماری های حاد و مزمن
- قرار گرفتن در معرض سموم با آلاینده های محیطی یا برخی داروها
- کم آبی شدید
- جریان خون ناکافی به کلیه ها
- ترومای کلیه
اگر کلیه های شما نتوانند به درستی کار کنند، بدن شما مملو از سموم می شود. این می تواند منجر به نارسایی کلیه شود که در صورت عدم درمان می تواند تهدید کننده زندگی باشد.
در ادامه این مقاله ما را دنبال کنید، زیرا همه چیزهایی را که باید در مورد نارسایی کلیه بدانید، از جمله علائم، مراحل، درمان و چشم انداز را بررسی می کنیم.
انواع نارسایی کلیه
پنج نوع مختلف نارسایی کلیه وجود دارد.
- نارسایی حاد کلیه. زمانی رخ می دهد که کلیه ها به طور ناگهانی به درستی کار نمی کنند.
- نارسایی مزمن کلیه. در طول زمان رخ می دهد.
پنج نوع نارسایی کلیه عبارتند از:
- نارسایی حاد کلیه پیش کلیوی. جریان ناکافی خون به کلیه ها می تواند باعث نارسایی حاد کلیه پیش کلیوی شود. کلیه ها بدون جریان خون کافی نمی توانند سموم را از خون فیلتر کنند. این نوع نارسایی کلیه معمولاً با مشخص شدن علت کاهش جریان خون قابل درمان است.
- نارسایی مزمن کلیه پیش کلیوی. هنگامی که برای مدت طولانی خون کافی به کلیه های شما جریان نداشته باشد، کلیه ها شروع به کوچک شدن می کنند و توانایی عملکرد خود را از دست می دهند.
- نارسایی حاد کلیوی ذاتی . نارسایی حاد ذاتی کلیه می تواند ناشی از ضربه مستقیم به کلیه ها، مانند ضربه فیزیکی یا تصادف باشد. علل دیگر عبارتند از اضافه بار سموم و ایسکمی، که کمبود اکسیژن به کلیه ها است. ایسکمی می تواند ناشی از خونریزی شدید، شوک، انسداد رگ خونی کلیوی و گلومرولونفریت باشد، وضعیتی که در آن رگ های خونی ریز کلیه ها ملتهب می شوند.
- نارسایی مزمن کلیوی ذاتی. این زمانی اتفاق می افتد که به دلیل بیماری کلیوی ذاتی آسیب طولانی مدت به کلیه ها وارد شود. بیماری کلیوی ذاتی از ضربه مستقیم به کلیه ها مانند خونریزی شدید یا کمبود اکسیژن ایجاد می شود.
- نارسایی مزمن کلیه پس کلیوی. انسداد طولانی مدت مجاری ادراری مانع از ادرار می شود. این باعث فشار و در نهایت آسیب کلیه می شود.

علائم نارسایی کلیه
نارسایی کلیه در مراحل اولیه اغلب علائم قابل توجهی ایجاد نمی کند. به گفته منبع معتبر مرکز کنترل و پیشگیری از بیماری (CDC)، حدود ۹۰ درصد از افراد مبتلا به بیماری مزمن کلیه نمی دانند که به آن مبتلا هستند.
با پیشرفت بیماری کلیوی، علائم احتمالی ممکن است شامل موارد زیر باشد:
- کاهش مقدار ادرار
- تورم پاها، مچ پاها و پاها به دلیل احتباس مایعات ناشی از نارسایی کلیه ها در دفع ضایعات آب
- تنگی نفس غیر قابل توضیح
- خواب آلودگی یا خستگی مفرط
- حالت تهوع مداوم
- گیجی
- درد یا فشار در قفسه سینه
- تشنج
- کما
علائم اولیه نارسایی کلیه
تشخیص علائم مرحله اولیه بیماری کلیوی ممکن است دشوار باشد. آنها اغلب ظریف و به سختی قابل شناسایی هستند. اگر علائم اولیه بیماری کلیوی را تجربه کنید، ممکن است شامل موارد زیر باشد:
- کاهش خروجی ادرار
- تورم در اندام ها ناشی از احتباس مایعات
- تنگی نفس
رنگ ادرار نارسایی کلیه
رنگ ادرار شما پنجره کوچکی به سلامت بدن شماست. تا زمانی که آسیب به کلیه ها پیشرفت نکرده باشد، چیز زیادی در مورد وضعیت عملکرد کلیه شما نمی گوید. با این حال، تغییر رنگ ادرار ممکن است یک علامت هشدار دهنده برای برخی مشکلات باشد.
- شفاف یا زرد کم رنگ. ادرار شفاف یا زرد کم رنگ نشان می دهد که شما به خوبی هیدراته شده اید. این رنگ در اکثر موارد ایده آل است.
- زرد تیره یا کهربایی. ممکن است دچار کم آبی شده باشید. سعی کنید آب بیشتری بنوشید و مصرف نوشابه های تیره، چای یا قهوه را کاهش دهید.
- نارنجی. این می تواند نشانه کم آبی بدن باشد یا ممکن است نشانه صفرا در جریان خون شما باشد. بیماری کلیوی معمولاً باعث این نمی شود.
- صورتی یا قرمز. ادرار با رنگ صورتی یا کمی قرمز ممکن است دارای خون باشد. همچنین ممکن است در اثر برخی مواد غذایی مانند چغندر یا توت فرنگی ایجاد شود. آزمایش سریع ادرار می تواند تفاوت را تشخیص دهد.
- کف آلود. ادرار با حباب های اضافی نشانه ای از وجود پروتئین زیادی در آن است. وجود پروتئین در ادرار نشانه بیماری کلیوی است.
علل نارسایی کلیه
نارسایی کلیه می تواند نتیجه شرایط یا علل مختلفی باشد. بر اساس گزارش بنیاد ملی کلیه، دو عامل شایع فشار خون و دیابت هستند.
افرادی که بیشتر در معرض خطر هستند معمولا یک یا چند مورد از موارد زیر را دارند.
از دست دادن جریان خون به کلیه ها
از دست دادن ناگهانی جریان خون به کلیه ها می تواند باعث نارسایی کلیه شود. برخی از شرایطی که باعث از دست دادن جریان خون به کلیه ها می شوند عبارتند از:
- حمله قلبی
- بیماری قلبی
- زخم کبد یا نارسایی کبد
- کم آبی بدن
- سوختگی شدید
- واکنش های آلرژیک
- عفونت شدید، مانند سپسیس
فشار خون بالا و داروهای ضد التهابی نیز می توانند جریان خون را محدود کنند.
مشکلات دفع ادرار
هنگامی که بدن شما نمی تواند ادرار را دفع کند، سموم ایجاد می شود و فشار بیش از حد به کلیه ها وارد می کند. برخی از سرطان ها می توانند مجاری ادرار را مسدود کنند، مانند:
- سرطان پروستات، که به گفته منبع معتبر انجمن سرطان آمریکا، شایع ترین نوع آن در مردان است.
- سرطان روده بزرگ
- سرطان گردن
- سرطان مثانه
سایر شرایط می توانند با ادرار تداخل کنند و احتمالاً منجر به نارسایی کلیه شوند، از جمله:
- سنگ کلیه
- پروستات بزرگشده
- لخته شدن خون در دستگاه ادراری شما
- آسیب به اعصابی که مثانه شما را کنترل می کنند
علل دیگر
برخی از عوامل دیگر که ممکن است منجر به نارسایی کلیه شود عبارتند از:
- یک لخته خون در داخل یا اطراف کلیه های شما
- عفونت
- مسمومیت با فلزات سنگین
- مواد مخدر و الکل
- واسکولیت، التهاب رگ های خونی
- لوپوس، یک بیماری خود ایمنی است که می تواند باعث التهاب بسیاری از اندام های بدن شود
- گلومرولونفریت، التهاب رگ های خونی کوچک کلیه ها
- سندرم اورمیک همولیتیک، که شامل تجزیه گلبول های قرمز خون به دنبال عفونت باکتریایی، معمولاً روده است.
- مولتیپل میلوما، سرطان سلول های پلاسما در مغز استخوان شما
- اسکلرودرمی، یک بیماری خودایمنی که بر پوست شما تأثیر می گذارد
- پورپورای ترومبوتیک ترومبوسیتوپنیک، اختلالی که باعث لخته شدن خون در عروق کوچک می شود.
- داروهای شیمی درمانی که سرطان و برخی بیماری های خود ایمنی را درمان می کنند
- رنگ های مورد استفاده در برخی آزمایشات تصویربرداری
- آنتی بیوتیک های خاص
- دیابتی که کنترل نمی شود

تشخیص نارسایی کلیه
پزشک شما می تواند از چندین آزمایش برای تشخیص نارسایی کلیه استفاده کند. برخی از رایج ترین آزمایشات شامل موارد زیر است:
- آزمایش ادرار. پزشک شما ممکن است برای آزمایش هر چیز غیرعادی، از جمله پروتئین غیر معمول یا قندی که در ادرار شما می ریزد، یک نمونه ادرار بگیرد. پزشک شما همچنین ممکن است آزمایش رسوب ادرار را برای بررسی گلبولهای قرمز و سفید خون، سطوح بالای باکتری و تعداد زیادی ذرات لولهای شکل به نام گچهای سلولی انجام دهد.
- اندازه گیری حجم ادرار. اندازه گیری برون ده ادرار یکی از ساده ترین آزمایش ها برای کمک به تشخیص نارسایی کلیه است. به عنوان مثال، برون ده ادرار کم ممکن است نشان دهد که بیماری کلیوی به دلیل انسداد ادرار است که می تواند ناشی از بیماری ها یا صدمات متعدد باشد.
- نمونه های خون. پزشک شما ممکن است آزمایش خون را برای اندازه گیری موادی که توسط کلیه های شما فیلتر می شوند، مانند نیتروژن اوره خون و کراتینین تجویز کند. افزایش سریع این سطوح ممکن است نشان دهنده نارسایی حاد کلیه باشد.
- تصویربرداری. آزمایش هایی مانند سونوگرافی، ام آر آی و سی تی اسکن تصاویری از کلیه ها و مجاری ادراری برای شناسایی انسداد یا سایر مشکلات ارائه می دهند.
- نمونه بافت کلیه. نمونه های بافتی برای رسوبات غیرعادی، اسکار یا ارگانیسم های عفونی بررسی می شوند. پزشک شما از بیوپسی کلیه برای جمع آوری نمونه بافت استفاده می کند.
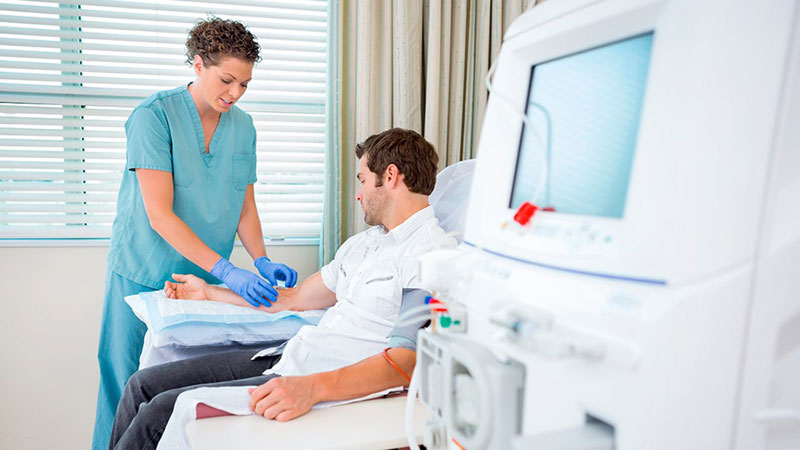
درمان نارسایی کلیه
چندین گزینه درمانی برای نارسایی کلیه در دسترس است. نوع درمان شما به علت نارسایی کلیه و همچنین مرحله آن بستگی دارد.
دیالیز
دیالیز با استفاده از دستگاه خون را فیلتر و تصفیه می کند. دستگاه عملکرد کلیه ها را انجام می دهد. بسته به نوع دیالیز، ممکن است به یک دستگاه بزرگ یا یک کیسه کاتتر قابل حمل متصل باشید.
همراه با دیالیز، ممکن است نیاز به پیروی از یک رژیم کم پتاسیم و کم نمک داشته باشید.
دیالیز نارسایی کلیه را درمان نمی کند، اما اگر به طور منظم به درمان های برنامه ریزی شده بروید، می تواند عمر شما را افزایش دهد.
پیوند کلیه
یکی دیگر از گزینه های درمانی پیوند کلیه است. کلیه پیوندی می تواند به طور کامل کار کند، بنابراین دیگر نیازی به دیالیز ندارید.
معمولاً برای دریافت کلیه اهدایی که با بدن شما سازگار است، انتظار طولانی است. اگر یک اهدا کننده زنده دارید، ممکن است این روند سریعتر پیش برود.
جراحی پیوند ممکن است گزینه درمانی مناسبی برای همه نباشد. همچنین ممکن است جراحی ناموفق باشد.
شما باید پس از جراحی از داروهای سرکوب کننده سیستم ایمنی استفاده کنید تا از دفع کلیه جدید توسط بدن جلوگیری شود. این داروها عوارض جانبی خاص خود را دارند که برخی از آنها می تواند جدی باشد.
با پزشک خود در مورد اینکه آیا کاندید مناسبی برای پیوند کلیه هستید یا خیر صحبت کنید.
اصلاح سبک زندگی
به حداقل رساندن مصرف الکل و ایجاد تغییرات خاص در رژیم غذایی ممکن است به جلوگیری از پیشرفت نارسایی کلیه شما به یک بیماری شدیدتر کمک کند.
کاهش مصرف الکل
اگر نارسایی کلیه دارید و الکل مصرف می کنید، کلیه های شما مجبور می شوند سخت تر از آنچه که قبلاً کار می کنند کار کنند. الکل از سیستم شما متابولیزه نمی شود، بنابراین تا زمانی که دیالیز دریافت نکنید تا آن را از خون خود خارج کنید، اثرات آن را احساس خواهید کرد.
آبجو و شراب نیز حاوی مقادیر زیادی فسفر هستند. اگر کلیه های شما نتوانند آن را فیلتر کنند، مشکلات قلبی شدید و حتی مرگ ممکن است.
اگر نارسایی کلیه یا بیماری کلیوی در مراحل پایانی دارید، پزشک ممکن است به شما توصیه کند تعداد دفعات مصرف الکل را محدود کنید. برای برخی افراد، حذف کامل الکل از رژیم غذایی ممکن است بهترین باشد.
تغییرات رژیم غذایی
رژیم غذایی خاصی برای افراد مبتلا به نارسایی کلیه وجود ندارد. دستورالعملهای غذایی که میخورید اغلب به مرحله بیماری کلیوی و سلامت کلی شما بستگی دارد. برخی از توصیه ها ممکن است شامل موارد زیر باشد:
- محدود کردن سدیم و پتاسیم. میزان مصرف این دو ماده مغذی را پیگیری کنید. سعی کنید روزانه کمتر از ۲۰۰۰ میلی گرم از سدیم (نمک) و پتاسیم مصرف کنید.
- محدود کردن فسفر. مانند سدیم و پتاسیم، خوب است که مقدار فسفری که در روز میخورید را محدود کنید. بر اساس یک منبع معتبر در سال ۲۰۱۹، سعی کنید کمتر از ۱۰۰۰ میلی گرم بمانید.
- پیروی از دستورهای مصرف پروتئین. در بیماری کلیوی زودرس و متوسط، ممکن است بخواهید مصرف پروتئین را کاهش دهید. با این حال، در مرحله نهایی نارسایی کلیه، بسته به توصیه پزشک، ممکن است پروتئین بیشتری مصرف کنید.
فراتر از این دستورالعملهای کلی، ممکن است پزشک از شما بخواهد در صورت ابتلا به بیماری کلیوی از مصرف برخی غذاها اجتناب کنید.
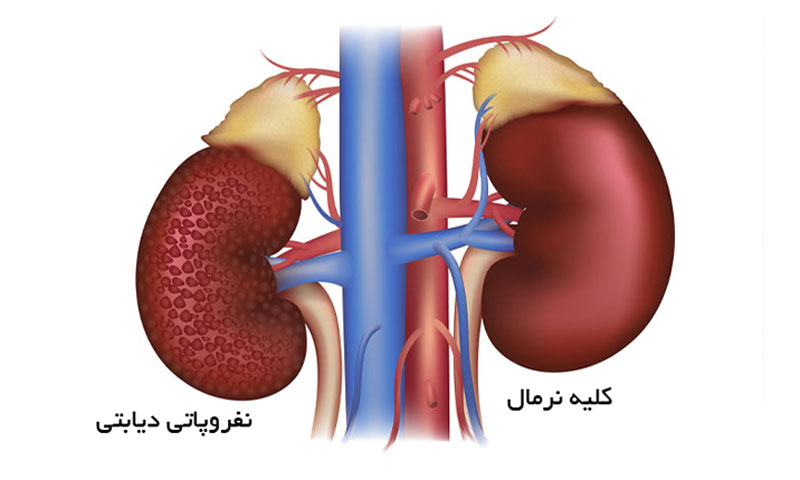
دیابت و نارسایی کلیه
بدون مدیریت، قند خون بالا می تواند به کلیه های شما آسیب برساند. آسیب می تواند در طول زمان بدتر شود.
نفروپاتی دیابتی، یا آسیب کلیوی ناشی از دیابت نوع ۱ یا نوع ۲، قابل برگشت نیست. مدیریت قند خون و فشار خون ممکن است به پیشگیری یا محدود کردن آسیب کلیه کمک کند. مصرف داروهای تجویز شده توسط پزشک نیز مهم است.
اگر دیابت دارید، پزشک شما احتمالاً غربالگری های منظم را برای نظارت بر نارسایی کلیه انجام می دهد.
خطر ابتلا به نفروپاتی دیابتی هر چه بیشتر با دیابت زندگی کنید افزایش می یابد.
دیابت شایع ترین علت نارسایی کلیه است. بر اساس منبع معتبر موسسه ملی دیابت و بیماری های گوارشی و کلیوی، حدود یک سوم بزرگسالان مبتلا به دیابت به بیماری کلیوی مبتلا هستند.
امید به زندگی نارسایی کلیه
نمی توان دقیقاً دانست که فرد مبتلا به نارسایی کلیه چقدر زنده خواهد ماند. هر فرد مبتلا به نارسایی کلیه متفاوت است.
به طور کلی، بنیاد ملی کلیه می گوید که یک فرد دیالیز می تواند انتظار داشته باشد که به طور متوسط ۵ تا ۱۰ سال زندگی کند تا زمانی که درمان خود را دنبال کند. برخی افراد بیش از ۲۰ یا ۳۰ سال عمر می کنند.
عواملی که می توانند در امید به زندگی نقش داشته باشند عبارتند از:
- سن
- مرحله بیماری کلیوی
- سایر شرایط همزیستی
هنگامی که به مرحله نهایی نارسایی کلیه رسیدید، برای زندگی به دیالیز یا پیوند کلیه نیاز خواهید داشت. از دست دادن حتی یک درمان دیالیز می تواند امید به زندگی شما را کاهش دهد.
عوارض
نارسایی کلیه می تواند منجر به عوارض مختلفی شود، مانند:
- کم خونی. وقتی کلیه های شما به درستی کار نمی کنند، بدن شما ممکن است نتواند گلبول های قرمز را به درستی ایجاد کند. کم خونی اصطلاح پزشکی برای کاهش تعداد گلبول های قرمز خون است.
- ضعف استخوان. آسیب به کلیه ها می تواند تعادل مواد معدنی بدن مانند فسفر و کلسیم را مختل کند. این عدم تعادل می تواند منجر به ضعیف شدن استخوان ها شود.
- نگهداری مایعات. اگر کلیه های شما نتوانند به اندازه کافی آب را از خونتان فیلتر کنند، ممکن است در معرض خطر احتباس مایعات، به ویژه در قسمت پایین تنه خود باشید.
- بیماری قلبی. بیماری قلبی می تواند منجر به نارسایی کلیه شود یا نارسایی کلیه می تواند منجر به بیماری قلبی شود. بر اساس یک مطالعه در سال ۲۰۱۸، بیماری قلبی شایع ترین علت مرگ در افراد تحت دیالیز است.
- هیپرکالمی. نارسایی کلیه می تواند منجر به هیپرکالمی یا افزایش سطح پتاسیم شود. در موارد شدید، هیپرکالمی می تواند منجر به نارسایی قلبی شود.
- اسیدوز متابولیک. اختلال در عملکرد کلیه می تواند منجر به اسیدوز متابولیک شود، به این معنی که مایعات بدن شما حاوی اسید بیش از حد است. اسیدوز متابولیک می تواند عوارضی مانند سنگ کلیه یا بیماری استخوان ایجاد کند.
عوارض ثانویه بسیاری از افراد مبتلا به نارسایی کلیه دچار عوارض ثانویه می شوند مانند:
- افسردگی
- نارسایی کبد
- تجمع مایع در ریه ها
- نقرس
- آسیب عصبی
- عفونت های پوستی

پیشگیری از نارسایی کلیه
شما می توانید اقداماتی را برای کاهش خطر نارسایی کلیه انجام دهید.
هنگام مصرف داروهای بدون نسخه، دستورالعمل ها را دنبال کنید. مصرف دوزهای بیش از حد بالا، حتی داروهای رایج مانند آسپرین، می تواند سطوح بالایی از سم را در مدت زمان کوتاهی ایجاد کند. این می تواند کلیه های شما را بیش از حد تحت فشار قرار دهد.
بسیاری از بیماریهای کلیه یا مجاری ادراری وقتی به درستی مدیریت نمیشوند منجر به نارسایی کلیه میشوند.
شما همچنین می توانید به کاهش خطر نارسایی کلیه کمک کنید:
- حفظ یک سبک زندگی سالم
- مصرف داروهای تجویز شده طبق دستور و عدم مصرف بیش از حد ایمن دارو
- شرایطی مانند دیابت و فشار خون بالا را به خوبی مدیریت کنید و از توصیه های پزشک خود پیروی کنید.
اگر در مورد سلامت کلیه خود نگرانی دارید، در تماس با پزشک خود دریغ نکنید.
چشم انداز نارسایی کلیه
چشم انداز برای افراد مبتلا به نارسایی کلیه به طور گسترده ای بسته به عوامل مختلفی متفاوت است. این شامل:
- علت زمینه ای
- میزان مدیریت عامل زمینه ای
- هر عامل پیچیده ای مانند فشار خون بالا یا دیابت
- مرحله بیماری کلیوی در تشخیص
درمان مناسب و تغییر شیوه زندگی سالم ممکن است بتواند دیدگاه شما را بهبود بخشد. خوردن یک رژیم غذایی متعادل، کاهش مصرف غذاهای مضر به کلیه، کاهش مصرف الکل و درمان هر گونه مشکل زمینه ای ممکن است به محافظت از سلامت و افزایش عمر شما کمک کند.
جمع بندی
نارسایی کلیه می تواند به طور ناگهانی یا به دلیل آسیب طولانی مدت ایجاد شود. دلایل احتمالی زیادی برای نارسایی کلیه وجود دارد، از جمله دیابت، فشار خون بالا، قرار گرفتن در معرض سطوح بالای دارو، کم آبی شدید، ضربه به کلیه یا عوامل دیگر.
بیماری کلیوی به پنج مرحله طبقه بندی می شود. این موارد از نارسایی بسیار خفیف تا نارسایی کامل کلیه متغیر است. با پیشرفت مراحل، علائم و عوارض افزایش می یابد.
اگر نارسایی کلیه دارید، می توانید با پزشک خود برای تعیین بهترین گزینه های درمانی برای وضعیت خود همکاری کنید.
سوالات متداول (FAQ)
۱. نارسایی کلیه چیست؟
نارسایی کلیه وضعیتی است که در آن کلیهها توانایی تصفیه خون، دفع مواد زائد و تنظیم مایعات و الکترولیتها را بهدرستی از دست میدهند. این مشکل میتواند بهصورت حاد یا مزمن بروز کند.
۲. علائم نارسایی کلیه چیست؟
علائم میتواند شامل خستگی شدید، ورم دست و پا، کاهش یا قطع ادرار، تنگی نفس، تهوع، گیجی و تغییر رنگ ادرار باشد.
۳. تفاوت نارسایی کلیه حاد و مزمن چیست؟
نارسایی کلیه حاد بهطور ناگهانی ایجاد میشود و اغلب با درمان مناسب قابل برگشت است، در حالی که نارسایی مزمن بهتدریج پیشرفت میکند و معمولاً برگشتناپذیر است.
۴. شایعترین علل نارسایی کلیه کدامند؟
دیابت کنترلنشده، فشار خون بالا، بیماریهای خودایمنی، عفونتهای کلیوی، سنگ کلیه و مصرف طولانیمدت برخی داروها از مهمترین علل هستند.
۵. آیا نارسایی کلیه قابل درمان است؟
در مراحل اولیه و در نوع حاد، با درمان علت زمینهای میتوان عملکرد کلیه را بهبود بخشید. اما در مراحل پیشرفته مزمن، نیاز به دیالیز یا پیوند کلیه وجود دارد.
۶. چگونه میتوان از نارسایی کلیه پیشگیری کرد؟
کنترل فشار خون و قند خون، نوشیدن آب کافی، پرهیز از مصرف بیرویه داروها و داشتن سبک زندگی سالم نقش مهمی در پیشگیری دارد.
برگرفته از: Kidney Failure: Causes, Types, and Symptoms












2 نظر
سلام وقت بخیر من داداشم ۱۷سالشه خودسرانه مکمل مصرف کرده کراتین و اوره خونش ۴.۶ شده دکتر گفته پیوند کلیه بشه در سونو گرافی اکوژنیسیته افزایش یافته توراخدا کمک کنین چیکار کنیم
سلام وقت بخیر من داداشم ۱۷سالشه خودسرانه مکمل مصرف کرده کراتین و اوره خونش ۴.۶ شده دکتر گفته پیوند کلیه بشه در سونو گرافی اکوژنیسیته افزایش یافته توراخدا کمک کنین چیکار کنیم