
بیماری های مردان – آنچه مردان باید بدانند!
چرا آگاهی درباره بیماریهای مردان ضروری است؟ بیماریهای مردان تنها به مشکلات پروستات محدود نمیشوند. متأسفانه بسیاری از مردان بهدلیل مشغلههای روزمره یا بیتوجهی به سلامت خود، دیرهنگام به پزشک...

چرا آگاهی درباره بیماریهای مردان ضروری است؟ بیماریهای مردان تنها به مشکلات پروستات محدود نمیشوند. متأسفانه بسیاری از مردان بهدلیل مشغلههای روزمره یا بیتوجهی به سلامت خود، دیرهنگام به پزشک...
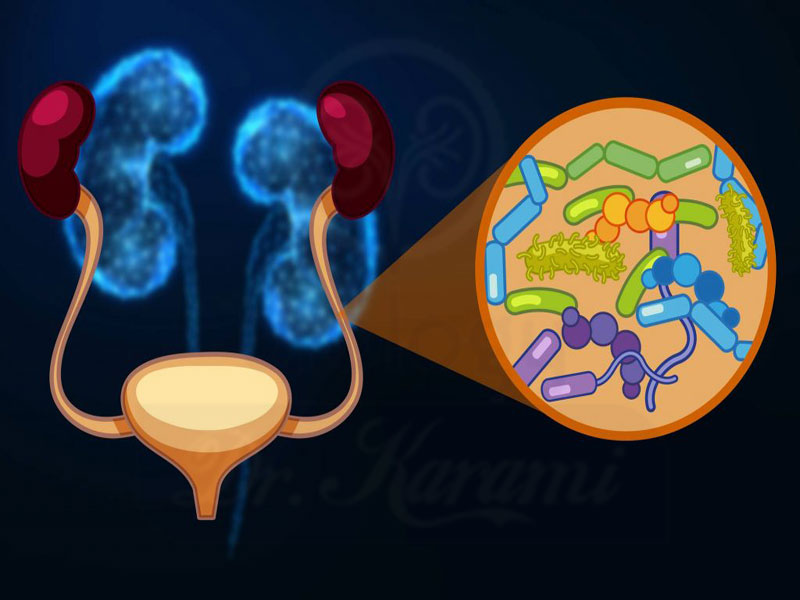
عفونت ادراری چیست؟ عفونت دستگاه ادراری (UTI: Urinary Tract Infection) یک عفونت در اندام های دستگاه ادراری است که شامل مثانه و کلیه می شود. علائم بستگی به بخشی از...
بیماریهای مرتبط به رشته تخصصی اورولوژی دستگاه ادراری سیستم زهکشی بدن شما برای دفع ادرار است. ادرار از مواد زائد و آب تشکیل شده است. دستگاه ادراری شامل کلیه ها،...

بیضه نزول نکرده چیست؟ بیضه ها اندام های جنسی مردانه هستند که مسئول تولید اسپرم و هورمون هستند. به طور معمول، آنها در شکم مرد تشکیل می شوند و در...

همه آنچه درباره شب ادراری در کودکان باید بدانیم! شب ادراری کودک یک بیماری ارثی است، والدین نباید به خاطر این بیماری ، کودک را مورد سوال و جواب قرار...
ترمیم بیضه نزول نکرده چیست؟ رشد بیضه ها در نوزادان پسر قبل از تولد شروع می شود و به طور معمول در چند ماه آخر قبل از تولد به داخل...
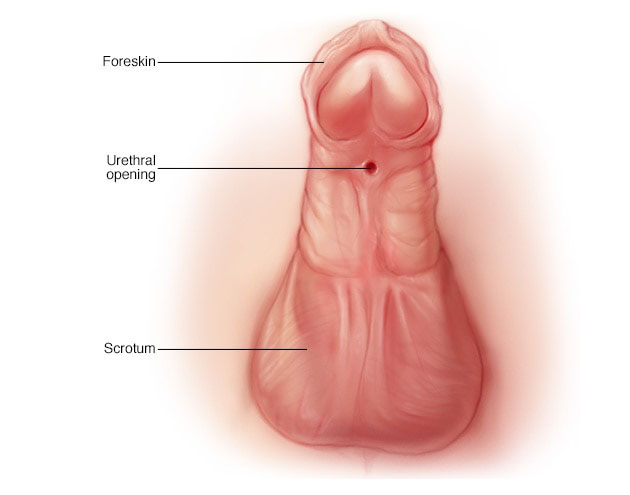
هیپوسپادیاس ، اورولوژی شایع اطفال هیپوسپادیازیس یا سوراخ نابجای آلت تناسلی در قسمت پایین مجرای ادراری که در حدود یک درصد از کودکان پسر متولد شده مشاهده می شود. در...

هر آنچه درباره ختنه نوزاد بایستی بدانید! یكي از دغدغههايی كه در نخستين هفتههاي تولد نوزاد پسر، خانواده را به خود درگير ميكند ختنه نوزاد یا Circumcision است. سوالهاي بسياري...

نشانه های بلوغ در پسرها چیست؟ بین ۹ تا ۱۴ سالگی، پسرها معمولاً شروع به تجربه می کنند: رشد دستگاه تناسلی (رشد بیضه ها و کیسه بیضه). رشد موهای کم...

بلوغ زودرس چیست؟ بلوغ زودرس زمانی است که بدن کودک خیلی زود به بدن بزرگسالان (بلوغ) تبدیل می شود. وقتی بلوغ قبل از ۸ سالگی در دختران و قبل از...

کودکان سعی میکنند با استرس مقابله کنند ، ولی نمیتوانند به درستی بر این مشکل خود غلبه کرده و با توجه به شرایط کودک، نوع استرس نیز متفاوت است. مهمترین...
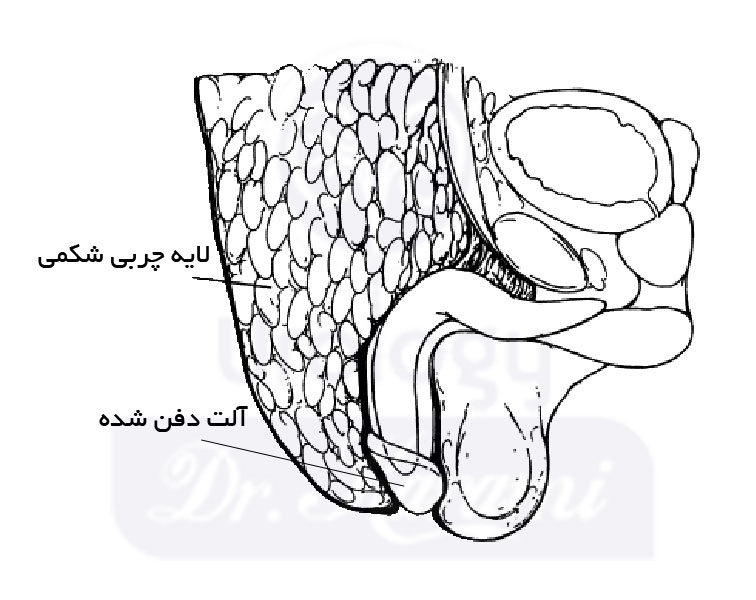
آلت تناسلی دفن شده وضعیتی است که آلت تناسلی توسط پوست و چربی زیر شکم و کیسه بیضه مخفی شده است. کیسه بیضه ، کیسه پوستی است که بیضه ها...